Dårlig diabetesomsorg på sykehus har vært et problem i noen tid, men det blir en enda mer kritisk bekymring ettersom helsepersonellene blir strukket til bristepunktet når det gjelder COVID-19.
For mange mennesker med diabetes (PWDs) er den skumleste delen av å få et alvorlig tilfelle av det nye coronavirus ideen om å lande på et overfylt sykehus, der ingen er utstyrt for å håndtere glukosenivåer riktig for å unngå farlige høyder eller nedturer.
Selv før denne pandemien begynte, delte mange PWD-er historier om utilstrekkelig pleie under sykehusopphold, med medisinsk fagpersonell som ikke var kjent med grunnleggende kunnskap om diabetesbehandling eller diabetesteknologi, til utrolige utfordringer med å få glukosekontroll eller insulin etter behov.
De siste dataene fra Centers for Disease Control and Prevention (CDC) viser at 50 prosent av PWDs som får COVID-19 blir innlagt på sykehus. Det, kombinert med data som viser at diabetes er knyttet til dårligere resultater for de med viruset, gir en veldig skummel situasjon.
Men det kan være håp i horisonten.
To kontinuerlige glukoseovervåkningsselskaper (CGM) har sikret FDA-godkjenning for å få sine CGM-enheter direkte inn på sykehus og medisinske sentre for å hjelpe i sanntidspleie for de som er utsatt for COVID-19. I mellomtiden utvikler Centers for Medicare and Medicaid Services (CMS) også en ny standard for glukosebehandling hos sykehuspasienter.
CGM for å hjelpe sykehus
8. april kunngjorde FDA godkjenning for både Dexcom og Abbott Diabetes Care for å tilby sine systemer til sykehus for helsearbeidere i frontlinjen for bedre å overvåke pasienter med diabetes under innleggelse. Entusiastiske overskrifter kunngjorde at "CGMs Are Join the COVID-19 Fight"!
I samarbeid med Diabetes Disaster Response Coalition (DDRC) donerer Abbott 25.000 FreeStyle Libre 14-dagers sensorer til sykehus og medisinske sentre i COVID-19-hotspots over hele USA. Helsepersonell vil kunne plassere den 14-dagers runde sensoren på en pasientens arm, og fjernovervåke glukosenivået ved hjelp av LibreView skybasert programvare.
Dexcom gjør det samme. For første gang noen gang sender CGM-selskapet i California sine G6-sensorer direkte til sykehus i nød. Dexcom har jobbet med FDA i flere uker for å få denne sanntids CGM-teknologien tilgjengelig for bruk på sykehus.
Selskapet produserer 100.000 sensorer for sykehusinnlagte COVID-19-pasienter, og donerer også mer enn 10.000 håndholdte mottakere og smarttelefoner lastet med den mobile G6-appen, forteller selskapet oss.
Både Abbott- og Dexcom-systemene har "doseringsbetegnelser", noe som betyr at FDA anser de for å være nøyaktige nok til ikke å kreve en bekreftende fingerstikkprøve for å ta beslutninger om diabetesbehandling og dosering av insulin.
Disse CGM-systemene gjør det mulig for leger og sykepleiere å holde øye med sykehuspasienter mens de minimerer COVID-19 smittefare, fordi de - kritisk sett - ikke lenger trenger å komme fysisk nær en pasient eller komme i kontakt med en blodprøve for å kontrollere glukose nivåer. Dette bidrar til å bevare knappe personlige verneutstyr (PPE) og begrense risikoen for annet sykehuspersonell.
Diabetes og COVID-19 på sykehuset
En ny studie støttet av Glytec viser at ukontrollert hyperglykemi (høyt blodsukker) er vanlig blant sykehusinnlagte COVID-19 pasienter med diabetes, og dødeligheten er syv ganger høyere blant pasientene.
"Det er avgjørende at vi behandler hyperglykemi i COVID-19 ... med subkutan basal-bolusinsulin hos de fleste ikke-kritisk syke pasienter, og med IV-insulin hos kritisk syke," avslutter hovedforsker Dr. Bruce Bode, diabetes-spesialist ved Atlanta Diabetes. Associates and Adjunct Associate Professor of Medicine ved Emory University School of Medicine.

Food and Drug Administration (FDA) har også nettopp utstedt en FAQ om pasienter som bruker sine egne fingerstikkmålere hentet hjemmefra når de er innlagt på sykehus med coronavirus. Praksisen oppmuntres, fordi det igjen begrenser sykehuspersonalets arbeid og risiko. Men CGM er enda mer nyttig fordi det gir konstant sporing, selv når pasienten kanskje ikke er våken.
"Det har vært en økning i etterspørselen etter helseteknologi ettersom sykehus ser etter måter å minimere COVID-19-eksponering, spesielt for høyrisikopasienter som mennesker med kroniske tilstander som diabetes," sa Dr. Eugene E. Wright Jr., medisinsk direktør for forbedring av ytelse ved Charlotte Area Health Education Center i North Carolina.
Selv før FDA godkjente bruk av CGM på sykehus, hadde vi hørt om sykehuspersonale som brukte systemene på kreative måter under denne folkehelsesituasjonen. Et av disse tilfellene var i New York, hvor Dr. Shivani Agarwal ved Albert Einstein College of Medicine i Bronx rapporterte at sykepleiere og leger innrømmet PWD som var CGM-brukere, og tapte mottakere utenfor sykehusdøren slik at de ikke ville ' Du må ikke bruke personlig verneutstyr eller risikere eksponering når du nærmer deg en pasient for en fingerstikk-test.
"Det kan spare enorme mengder tid midt i krisen," sa Dr. Aaron Neinstein, en endokrinolog i San Francisco, som hørte om denne saken i et webinar om diabetesbehandling på sykehus som ble arrangert i begynnelsen av april av American Diabetes Association. “Det store problemet med dette, for å være tydelig, er at de bruker CGM for all blodsukkerhåndtering hos pasienter som er innlagt på akutt, ikke bare ICU, i stedet for fingerpinner. [Dette] kan vise til et fremtidig paradigmeskifte som har vært i ferd med å bli, men hittil for sakte. "
Det stiller selvfølgelig spørsmålet: Hvorfor har ikke riktig diabetesbehandling i sykehusmiljø blitt behandlet riktig hittil?
Nødvendig: en standard for sykehusglukosekontroll
Lenge før COVID-19-pandemien var dette et presserende spørsmål gitt antall PWDs som lander på sykehuset av forskjellige årsaker landsdekkende.
"Det er mange tiltak for alle typer pasienter ... men likevel er vi her med tusenvis av pasienter med diabetes, og det er egentlig ikke noe øye med hva beste praksis skal være," sier Raymie McFarland, VP for kvalitetsinitiativer hos Glytec Systems, som lager sykehusglukosehåndteringsprogramvare Glucommander. "Til dags dato tester CMS ikke engang det på hvordan vi best kan håndtere disse pasientene."
McFarland sier at omtrent en tredjedel av inneliggende pasienter med diabetes trenger spesiell oppmerksomhet, alt fra glukosebehandling til insulindosering eller komorbiditetsproblemer. Likevel har opptil 50 prosent av sykehusene ikke engang overvåket glykemisk kontroll for pasienter.
Glytec-undersøkelser viser at en enkelt hypoglykemi-episode på 40 mg / dL eller lavere kan koste et sykehus opp til $ 10.000, og omfatter alt fra den ekstra pasienttiden i anlegget til testingen og personalets tid som trengs.
Selv om det var noen retningslinjer som ble anbefalt for kirurger (for å redusere kirurgisk infeksjonshastighet) og noen spesialiserte fremgangsmåter, har det historisk ikke vært et bredt CMS-tiltak som dikterer beste praksis for overvåking av blodsukker i sykehusinnstillinger.
Nytt CMS HypoCare-tiltak
Heldigvis har et nytt tiltak vært i arbeid og er på dørstokken for å bli godkjent. Utviklet av Yale-forskere og diabetestekniske bransjeeksperter, blir det kalt “HypoCare” da det først og fremst adresserer hypoglykemi (farlig lavt blodsukker).
Det nye tiltaket vil kreve at sykehus rapporterer om alvorlige hypo-priser, og vil knytte resultatene til bonusbetaling for personalet: Hvis de ikke samler inn baseline-data om sporing av glukosestyring hos pasienter, vil de miste de ekstra pengene.
CMS ville til slutt etablere en straff for klinikker, som kan være opptil 3 prosent av deres CMS-fakturerbare arbeid. Dette kan tilføre opptil flere millioner dollar, avhengig av sykehus og omsorgssystemnettverk.
Opprinnelig hadde CMS hatt som mål å takle både lavt og høyt blodsukker, men gitt kompleksiteten i å få konsensus, støttet byrået og valgte å ta opp hypos først og deretter senere fokusere på hyperglykemi, forklarer McFarland.
Hvorvidt det nye HypoCare-tiltaket fortsatt blir avsluttet i 2020 for å tre i kraft i 2021, er nå TBD, gitt COVID-19-krisen. Den formelle avgjørelsen vil sannsynligvis bli presset av til senere i 2021.
"Dette er sannsynligvis et godt tidspunkt å stoppe, med COVID-19 i tankene til alle," sier McFarland. "Akkurat nå kan du ikke få andres oppmerksomhet på selve diabetes. Ikke med mindre det er COVID-19-relatert eller om at sykehuset kommer seg økonomisk etter det som skjer, er det ingen som lytter. "
Sykehus kan styrke diabetespasienter
For leger og pasienter er glukoseomsorg på sykehuset imidlertid fortsatt høyt i tankene.
Endokrinologer over hele landet jobber tett med sykehussystemer for å sikre at pasienter med diabetes får tilstrekkelig pleie, ifølge Dr. Sandra Weber, nåværende president for American Association of Clinical Endocrinologists (AACE) og sjef for endokrinologi ved Greenville Health System i Sør Carolina.
“Hvert sykehus har sett på dette problemet (om glukosehåndtering) det siste tiåret og avgjort hvor de skal sikte. Det er noen ganske klare områder hvor glukosenivået skal være, sier Weber.
Hun bemerker at i systemet med tre sykehus ser hun hvordan behovet til personer med diabetes kan variere sterkt. Mens noen kan være mer engasjert i sin egen omsorg og vet hva de trenger, krever andre mer praktisk veiledning og handling fra sykehuspersonalet.
“I vårt sykehussystem har vi vært talsmenn for å holde pasienter som bruker CGM og pumper så lenge de kan. Vi har en protokoll på plass. Og bredere, AACE har vært en forkjemper for å fortsette å bruke disse enhetene, der det er trygt, sier hun.
Hvis en innlagt PWD har mental kapasitet til å fortsette å bruke sin egen diabetesenhet, mener Weber at personen bør få fortsette å bruke den for å utfylle sykehusomsorgen.
"I dag er et godt eksempel," sier hun om COVID-19-krisen. “Det er ikke ideelt å lage en fingerpinne for noen på insulindråper og som har den vanlige eksponeringen. Så hvis teknologien er der, viser forskningen at det kan være et gunstig verktøy å bruke for å forbedre den utålmodige omsorgen. "
Pasienter som lager egne kriseplaner
I Washington, DC, er talsmann for langvarig type 1 og diabetes Anna McCollister-Slipp en av mange PWD-er med økt bekymring for sykehusomsorg under denne pandemien. Hun lever med diabeteskomplikasjoner som setter henne i ekstra risiko.
For å sikre en jevnere opplevelse hvis hun noen gang blir innlagt på sykehus, holder hun en løpende, ofte oppdatert liste over alle helseopplysningene hennes:
- Alle hennes behandlinger - medisiner og doser når disse ble startet, enheter og datastrømmer og kosttilskudd. (Hun bringer dette vanligvis til legene i normale tider.)
- En oversikt over “min nåværende helsestatus” i punkt.Anna sier: "Når jeg oppsøker en ny lege, oppdaterer jeg alltid dette, slik at de har en bakgrunn om diabetes, komorbiditeter / komplikasjoner, etc., samt nåværende / nyere helseutvikling og status."
- Nylige laboratorieverdier, inkludert A1C, nyre- og lipidresultater, etc.
Tidlig i mars fikk hun en redsel da hun opplevde symptomer som var i samsvar med COVID-19, så hun la til ekstra ting på listen for å lage en slags beredskapsopptegnelser:
- Navn / kontaktinfo for legene hun besøker hyppigst (endo, nefrolog, etc.).
- Navn / kontaktinformasjon for venner som bor i nærheten og nærmeste familiemedlemmer.
- Navn / kontaktinformasjon for venner "som kan være i stand til å sikre / ville ha en interesse i å hjelpe meg med å få tilgang til en ventilator om nødvendig."
- Hun delte hele dokumentet med venner i distriktet og la det ut i en notatmappe som ble delt med søsken, søskenbarn / nevøer og mor, "slik at alle som kan bli konsultert, skulle ha informasjonen."
Heldigvis viste det seg at McCollister-Slipp ikke hadde COVID-19, så hun har ikke måttet sette denne planen på prøve ennå. Men det er en god retningslinje for oss alle med "underliggende helsemessige forhold."
Dr. Anne Peters, professor i klinisk medisin ved Keck School of Medicine ved University of Southern California og direktør for USC Clinical Diabetes Program, sier i en video: "Det har vært et problem på sykehus der pasienter på insulin drypper kan ' t får blodsukkermålinger hver time, fordi sykehuspersonalet ikke har nok PPE til å gå inn og ut av noens rom for å kontrollere glukosenivået med nødvendige intervaller. "
"Selv om CGM blir mer utnyttet på sykehus under alt dette, er det fortsatt ikke vanlig. Så pasientene må være forberedt på å sjekke sine egne glukosenivåer på sykehuset. ”
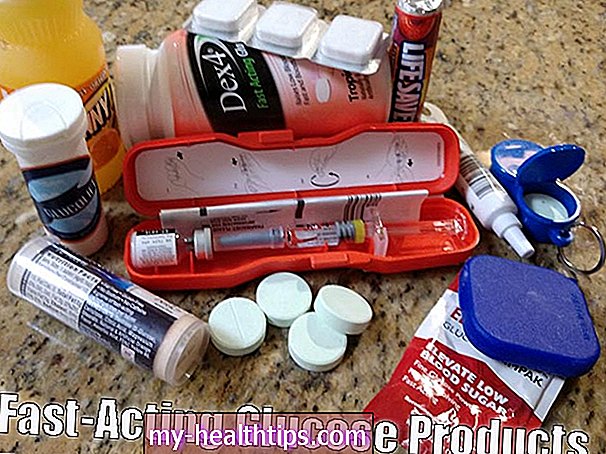
Hun oppfordrer PWD-er til å forberede et beredskapssett som de tar med seg til sykehuset, spesielt siden familien ikke har lov til å komme inn. Settet skal omfatte testforsyninger, CGM og pumpebehov og eventuelle ladekabler og kabler som trengs for disse diabetesenhetene og mobilene. appkomponenter.
I disse usikre tider er absolutt tilrådelig alt vi kan gjøre for å være våre egne talsmenn for bedre sykehusomsorg.