Bob Geho har et spesielt oppdrag som administrerende direktør for Cleveland-baserte oppstart Diasome. Han lever selv med type 1-diabetes, og tror lidenskapelig at firmaet hans kan få injisert insulin til å fungere bedre i kroppen til mennesker med diabetes.
Bob har 25 års erfaring med utvikling av diabetesmedisiner, inkludert involvering og ledelse i gjennomføringen av mer enn 20 kliniske studier på mennesker på forbedret insulinbehandling. Som medstifter og administrerende direktør for Diasome er han ansvarlig for å tilpasse teknologi-, kliniske- og forretningsteam i Diasome sitt arbeid for å oppnå den første godkjente levermålrettede insulinterapien.
I dag slutter han seg til DiabetesMine for å fortelle oss alt om det ...
Få insulin der det må gå, av Bob Geho

Tenk deg et travelt kryss i en typisk by eller by. Bensinstasjoner sitter i motsatte hjørner, og begge gir drivstoff til biler. Samme bensin, samme bensinpumper. På en av stasjonene trekker sjåførene inn, åpner lokkene til bensintankene og setter inn dysen for å fylle bilene med bensin. Det er vanlig, rutinemessig, veldig trygt og ikke så farlig.
På den andre stasjonen er det imidlertid en helt annen scene. Folk trekker fremdeles inn bilene sine og tar fremdeles dysen ut av pumpen, men i stedet for å åpne lokket til bilens bensintank, begynner de å sprøyte hele bilen med bensin rett fra pumpedysen.
"Vent litt!" sier noen. “Hva i all verden skjer her? Hvorfor spruter alle disse menneskene gass på bilene sine og ikke bare putter gassen i tanken som alle andre gjør? "
“Åh,” sier noen andre, “disse sjåførene har biler uten lokk til bensintankene sine. De må fremdeles få drivstoff inn i tanken, men den eneste måten å gjøre det på er å sprøyte drivstoff over hele selve bilen, i håp om at i det minste noe bensin kommer dit det skal. " Det er gjennomførbart, men veldig ineffektivt og potensielt farlig.
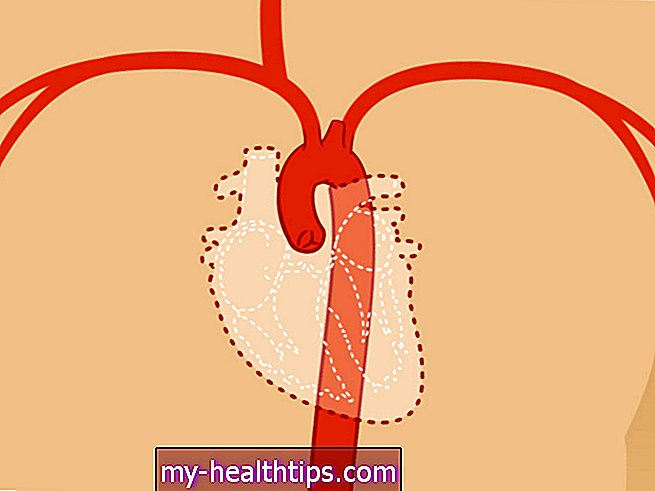
Denne analogien er ikke perfekt, men i visse henseender skildrer den forskjellen mellom måten insulin fungerer hos mennesker uten diabetes og måten det fungerer hos mennesker med type 1-diabetes (T1D). Kroppen vår er bilen, insulin er bensinen, bukspyttkjertelen vår er bensinpumpen på bensinstasjonen, og leveren vår er bensintanken.
Hvorfor er det slik at insulin er en så vanskelig terapi for mennesker med diabetes? Svaret på dette spørsmålet begynner med selve insulinmolekylet, og for å bedre forstå dette molekylet, må vi vurdere det faktum at insulin er et hormon. Ordet hormon kommer fra et gresk ord som betyr "Å sette i gang," og et hormons jobb er å samhandle med spesifikke reseptorer på spesifikke celler, noe som får disse cellene til å gjøre veldig spesifikke jobber.
Hos en person uten T1D lager bukspyttkjertelen insulin, og insulinets primære jobb er å be lever-, fett- og muskelceller om å ta glukose eller sukker ut av blodet for å forhindre høye blodsukkernivåer eller hyperglykemi. Når bukspyttkjertelen oppdager blodsukkernivået, frigjør det insulinet direkte til leveren. Hos en person uten diabetes, gjør opptil 80% av alt insulin produsert av bukspyttkjertelen sitt arbeid i leveren, og som svar på dette insulinsignalet vil leveren lagre opptil 65% av all glukosen vi spiser, og holde blod glukosenivåer fra spiking etter et måltid. Derfra fortsetter noe insulin for å hjelpe muskel- og fettceller til å absorbere glukose fra blodet og gi dem energi. Hormonet glukagon har motsatt effekt av insulin; jobben med å "sette i gang" er å fortelle leveren å frigjøre den lagrede glukosen når blodsukkernivået begynner å synke fra mangel på mat for å forhindre hypoglykemi.
Men hos mennesker med T1D fungerer ikke dette systemet som det skal. Fordi bukspyttkjertelen ikke kan lage insulin, må de injisere det perifert under huden, der fett og muskelceller suger det opp før det kan reise til leveren. Perifert injisert insulin hos personer med diabetes er mer som å sprøyte bilen med bensin, noe som resulterer i insulinbehandlinger som er ineffektive, beskjedne effektive og potensielt usikre. Uten insulin kan ikke leveren lagre glukose fysiologisk, noe som da gjør det vanskelig for leveren å frigjøre glukose i blodet for å forhindre nedturer, og enhver mulighet til å etterligne normal blodsukkerregulering er tapt.
Alle nåværende strategier for å forbedre livene til mennesker med T1D er fokusert på å løse dette kjerneproblemet. Vi jobber hele tiden på vår egen måte for å gjenopprette kroppens evne til å håndtere glukose uten at folk faktisk trenger å "håndtere" det, enten det er med kunstig bukspyttkjertel-teknologi, insulinpumper, tilkoblede insulinpenner, kontinuerlige glukosemonitorer, holmecelletransplantasjon, beta celleregenerering, glukosefølsomme insuliner, raskere insuliner, tregere insuliner eller levermålrettede insuliner.
Faktisk er hovedforutsetningen for alle disse strategiene å sette glukosemetabolismen i bevegelse på en måte som holder oss utenfor beslutningsprosessen. Våre venner og slektninger uten T1D som ikke trenger å "håndtere" glukosenivået, har denne luksusen fordi bukspyttkjertelen, leveren, perifert vev og insulin fungerer sammen - nesten mirakuløst.
Fra tid til annen på kontorer og laboratorier i Diasome, sparker vi rundt setningene "iatrogen hyperinsulinemi" og "iatrogen hypoglykemi", kanskje fordi de får oss til å føle oss smarte, men kanskje fordi de også er svært beskrivende termer for problemet med nåværende insuliner. . "Iatrogen" er et medisinsk begrep som brukes for å beskrive en terapi eller annen medisinsk intervensjon som faktisk forårsaker skade i prosessen med å behandle noen. Insulin er plakatterapien for ordet “iatrogen” fordi dagens insulinbehandling ofte fører til for mye insulin eller hyperinsulinemi, og for mye insulin i forhold til glukose kan føre til for lite glukose eller hypoglykemi.
Som en person som ble diagnostisert med type 1-diabetes selv for litt mer enn 25 år siden, har jeg brukt mitt profesjonelle liv på å støtte støtte til forskere og klinikere som mener at insulinbehandling bør etterligne bukspyttkjertelinsulin som kommer mer direkte til leveren. Vi refererer til dette som "hvor?" spørsmål: "Hvor går insulin etter injeksjonen?" Akkurat som plassering er alt innen eiendom, hvor insulin fungerer er avgjørende for å utvikle en effektiv insulinbehandling.
Hvorfor fungerer holmecelletransplantasjon? Fordi det gjenoppretter insulin i leveren. Hvorfor gir et dobbelt insulin / glukagon system med lukket sløyfe mer mening enn et kun insulin-system? Fordi et dobbelt hormonsystem gjenkjenner den kraftige evnen til leverens glukagonrespons i motvirkning av hypoglykemi. Disse teknologiene er fokusert på målet om å gjenopprette normal fysiologi, men den manglende delen er fortsatt tilgjengeligheten av et insulin som er levercellespesifikt.
Interessant nok tok det 50 år etter oppdagelsen av insulin før forskere ved Columbia University fant ut at injisert insulin ikke når leveren. Frustrerende, nesten 50 år til har gått, og vi har fortsatt ikke insulinterapier som kan sette ting i bevegelse i leveren slik normal insulin gjør.

Diasome representerer et team av forskere, fysiologer, formuleringskemikere, diabetologer, klinikere og gründere som alle er dedikert til å bringe det første levermålrettede insulinet til pasientene. Vi tror at en person med diabetes 'rettighetsregister ville begynne med å ha tilgang til insulinterapier som virkelig etterligner normal fysiologi, og starter med insuliner som "setter ting i bevegelse" i riktig mengde og til rett tid, men viktigst av alt, i riktig sted.
Våre veiledende prinsipper inkluderer erkjennelsen av at insulin er veldig kraftig, og at alle injiserte insuliner skal være målrettet mot leveren fordi alt bukspyttkjertelinsulin per definisjon er levermålrettet. I glukosemetabolisme er plassering alt, og på Diasome #WeTellInsulinWhereToGo.











.jpg)





-test.jpg)






